«La principal razón de esta disfunción en el aparato digestivo es un mal funcionamiento del esfínter esofágico inferior, una especie de compuerta que comunica el esófago y el estómago, que sólo debería abrirse cuando comemos o bebemos», explica el Dr. José Carlos Marín Gabriel.
«Factores como la obesidad y algunos medicamentos (aspirina y AINE -fármacos que disminuyen el dolor-, diazepam -ansiolíticos- y algunos antidepresivos) pueden debilitar este esfínter, facilitando el reflujo digestivo», expone el , especialista en aparato digestivo del Hospital Universitario 12 de Octubre.
El esófago es una especie de tubo de tejido conectivo de células escamosas recubierto de potentes músculos facilitadores por el que se deslizan hasta el estómago, con la ayuda de mucosa, tanto la saliva como los alimentos sólidos y líquidos que tragamos.
Las razones por las que algunas personas son más susceptibles que otras a desarrollar el reflujo gastroesofágico, y una posible enfermedad (ERGE), pueden variar: intervienen desde diferencias anatómicas hasta cierto hábitos de vida, como la dieta rica en grasas o el consumo de tabaco y alcohol.
El contenido digestivo, un compuesto de nutrientes, pepsina y ácidos, puede incluso regurgitar hasta la garganta y llegar a la boca.
Si el fluido estomacal alcanzara las vías respiratorias generará tos, podrá inflamar la garganta y desencadenar ataques de asma. Si este reflujo fuera mayúsculo ocasionaría una neumonía.
«Además, la hernia de hiato, donde parte del estómago se desplaza hacia el tórax, puede aumentar el riesgo de reflujo gastroesofágico», apunta el también director científico del Instituto Clínico del Aparato digestivo (ICAdig).

Dr. Marín Gabriel, una parte de la población mundial sufre la pesadilla diaria del reflujo gastroesofágico, ¿por qué?
El RGE es un problema bastante común, afectando a una gran parte de la población en algún momento de sus vidas. Se estima que alrededor del 20 % de la población de los países occidentales experimenta síntomas de reflujo al menos una vez a la semana.
Este alto porcentaje refleja no sólo cambios en las dietas y estilos de vida, sino también una mayor conciencia sobre la condición, lo que lleva a más personas a buscar un diagnóstico certero y su correspondiente tratamiento.
Es importante destacar que, aunque es común, el reflujo no debe ser ignorado, ya que el manejo adecuado puede prevenir complicaciones y mejorar significativamente la calidad de vida.
Tampoco hay que olvidar que no es raro encontrar complicaciones asociadas al reflujo durante una gastroscopia realizada por otro motivo. Esto se debe a que hasta dos de cada diez personas con RGE no presenta síntomas.
Doctor ¿qué síntomas se describen en la enfermedad del reflujo gastroesofágico?
Consideramos síntomas típicos a la pirosis (acidez), el dolor torácico no cardíaco y la regurgitación. Sin embargo, hay otros síntomas que pueden estar asociados a la presencia de reflujo, como las erosiones dentales, la tos crónica, el asma o la laringitis por reflujo.
En relación con los síntomas respiratorios, como la tos crónica y el asma, si bien existe la descripción de este vínculo, también es cierto que el reflujo sólo representa una causa posible, aunque es baja la probabilidad de que sea el origen definitivo de estos síntomas.
En cuanto a la ronquera, la sensación de “globo esofágico”, las náuseas, el dolor abdominal y otros síntomas, como el dolor epigástrico (entre el ombligo y las costillas) o la distensión abdominal en ausencia de síntomas típicos, igualmente demuestran baja probabilidad de conexión.
¿Y cómo se diagnostica la ERGE?
Tanto el diagnóstico del reflujo gastroesofágico como la hernia de hiato, generalmente comienzan a destacar durante una revisión detallada de los síntomas y del historial médico del paciente.
Este diagnóstico, la mayoría de las veces, puede realizarse sin pruebas adicionales, especialmente en casos de personas jóvenes con síntomas típicos y que responden bien a la terapia farmacológica con inhibidores de la bomba de protones (omeprazol y su familia).
Para que se pueda evitar la realización de pruebas adicionales, tampoco deben existir síntomas de alarma (dificultad para tragar, dolor al tragar, anemia en los análisis de sangre o pérdida de peso injustificada).
Para confirmar el diagnóstico de REG en el resto de los casos, se pueden realizar diferentes exámenes o pruebas médicas:
pHmetría ambulatoria: mide la acidez que le llega al esófago durante 24 horas.
pH-impedanciometría ambulatoria: permite detectar el reflujo ácido y el no ácido. Es especialmente útil si predominan los síntomas de regurgitación, los respiratorios o los eructos.
Manometría esofágica: mide la presión en el esófago y la que ejerce el esfínter inferior (el músculo que separa esófago y estómago).
Endoscopia alta o gastroscopia: un procedimiento donde se utiliza un tubo delgado y flexible con una cámara para observar el esófago, el estómago y la primera parte del intestino delgado.
Esta prueba mínimamente invasiva puede revelar inflamación (esofagitis), hernia de hiato y otras posibles causas que generen los síntomas.
Doctor Marín, ¿los tratamientos contra el reflujo gastroesofágico son eficaces?
El tratamiento para el RGE se enfoca hacia el alivio de los síntomas y la prevención de las complicaciones.
Es básico realizar cambios en el estilo de los hábitos de vida, como ajustar la dieta, evitando alimentos desencadenantes del reflujo, perder peso si fuera necesario y no acostarse inmediatamente después de comer o cenar.
Estas medidas pueden ser muy efectivas en la inmensa mayoría de l@s pacientes y son el primer paso a dar en el manejo del reflujo gastroesofágico.
De todas estas medidas, se han demostrado especialmente eficaces tanto la pérdida de peso como descansar con el tronco corporal más elevado que la pelvis (apoyado sobre cojines o en un colchón articulado) de tal manera que el esófago siempre esté por encima del estómago.
Además, una investigación reciente, llevada a cabo con maestría, ha probado que dormir del lado izquierdo reduce el reflujo gastroesofágico nocturno al disminuir el tiempo de exposición del esófago al ácido.
Este sencillo hábito de descanso fue tan efectivo para las conclusiones del estudio que sólo haría falta recomendárselo a cinco pacientes para evitar el reflujo nocturno en uno de ellos.
Si los cambios en el estilo de vida no son suficientes, entonces se podrán recetar medicamentos.
Los inhibidores de la bomba de protones (IBP), esto es, el omeprazol y su familia, son los fármacos que usamos habitualmente para reducir la cantidad de ácido producido por el estómago, aliviando así los síntomas.

¿Estos medicamentos, los inhibidores de la bomba de protones, tienen efectos secundarios?
Aunque los inhibidores de la bomba de protones (IBP) son efectivos y muy seguros, pueden tener efectos secundarios, especialmente si la toma de este grupo de fármacos se prolonga en el tiempo, a largo plazo.
De hecho, algunos medios de comunicación han vertido ríos de tinta sobre el riesgo de sufrir demencia.
Allá por el 2013 un estudio relacionaba el uso de inhibidores de la bomba de protones (IBP) con el déficit de vitamina B12 (una de las pocas causas tratables de demencia). Y se sabe que el ácido estomacal se necesita para su absorción.
Pero en el estudio original no se asociaba la demencia con el omeprazol y otros fármacos similares. Sólo se indicaba una reducción leve de los niveles de B12, sin especificar la repercusión en los pacientes.
Lo cierto es que no hay un mecanismo conocido y claro que explique cómo el omeprazol podría dañar al cerebro y a las neuronas.
Y aunque haya estudios que asocian el consumo de omeprazol con la demencia, la mayoría no están bien realizados, por lo que no se puede descartar que otros factores de riesgo estén jugando un papel determinante en dicha relación.
Por ejemplo, la gente mayor puede tener otros factores de riesgo y tomar otros fármacos, además de los IBP, que los lleve a desarrollar demencia. Estaríamos en algo así como un artefacto estadístico: “Asociación no es causalidad”.
Finalmente, se han publicado estudios basados en colecciones de otros estudios de alta calidad que no han encontrado asociación entre el omeprazol y la demencia.
Obviamente, estos resultados no los encontrarán fácilmente en los titulares, quizá porque alguien dijo aquello de: “Nunca dejes que la verdad te estropee un buen titular”.
Asimismo, el uso prolongado de los IBP se ha asociado con un riesgo ligeramente aumentado de enfermedades renales, fracturas óseas, SIBO (sobrecrecimiento bacteriano en el intestino delgado), infecciones intestinales, neumonías, tumores digestivos y enfermedades cardiovasculares.
Sin embargo, es importante recordar que el riesgo de estas complicaciones es muy bajo (habitualmente menos de cinco pacientes por cada mil y año de tratamiento) y que los estudios que han encontrado esas asociaciones son de baja o muy baja calidad científica.
En resumen, aunque deben equilibrarse los riesgos con los beneficios de usar IBP para controlar el reflujo, son fármacos muy seguros. La recomendación, si hay que tomarlos crónicamente, es usarlos a la dosis mínima posible para que el paciente está asintomático.
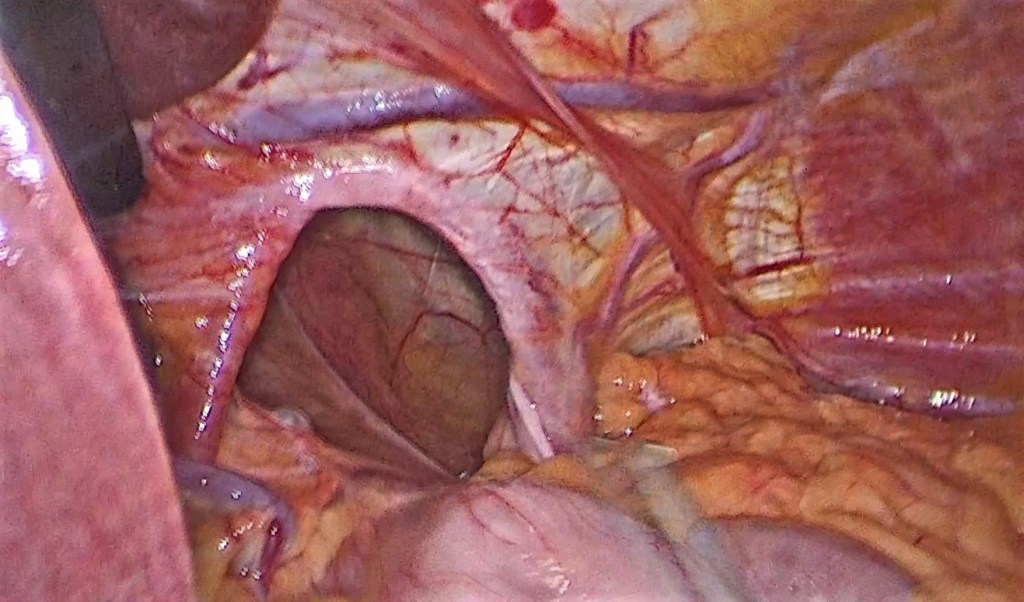
¿Y cuándo se recomienda la cirugía antirreflujo?
La cirugía antirreflujo, específicamente la funduplicatura de Nissen, es un procedimiento que se realiza para fortalecer el esfínter esofágico inferior, la «puerta» entre el estómago y el esófago que previene que el flujo de ácido del estómago suba hacia el esófago.
En esta cirugía, la parte superior del estómago se envuelve alrededor del esófago inferior y se sutura recolocando todo en su lugar, aumentando la presión en el esfínter y reduciendo el reflujo de ácido.
La cirugía antirreflujo tiene la ventaja de poder corregir físicamente el problema subyacente, como una hernia de hiato, y puede ofrecer alivio a largo plazo de los síntomas para algunos pacientes. Sin embargo, como cualquier procedimiento quirúrgico, conlleva riesgos.
La recomendación de una cirugía antirreflujo no es una cuestión bien definida en la literatura y la práctica clínica, pero en ocasiones es una opción frente al tratamiento médico a largo plazo en pacientes que no quieran o no puedan tomar fármacos IBP.
- RGE no ácido.
- ERGE refractaria comprobada o daño mucoso a pesar de dosis máximas de IBP.
- Efectos adversos del tratamiento médico.
- Alteración anatómica significativa (gran hernia de hiato).
El paciente ideal para obtener un beneficio de la cirugía sería aquel que sufra una RGE comprobada por pHmetría, tenga los síntomas típicos, que haya respondido a los IBP y esté diagnosticado de hernia de hiato.
El paciente que se decida someter a cirugía debe saber que el control de los síntomas será similar al que se logra con los IBP y que el mayor beneficio suele reflejarse en el corto plazo.
A largo plazo, la efectividad de la cirugía desciende: cuatro de cada diez pacientes operados, con el paso de los años, acaban teniendo que tomar de nuevo IBPs.
En resumen, la decisión entre medicamentos y cirugía debe ser tomada después de una cuidadosa consideración y discusión con su médico, quien puede ayudar a evaluar los pros y contras de cada opción basándose en su situación personal y en los últimos estudios relacionados.
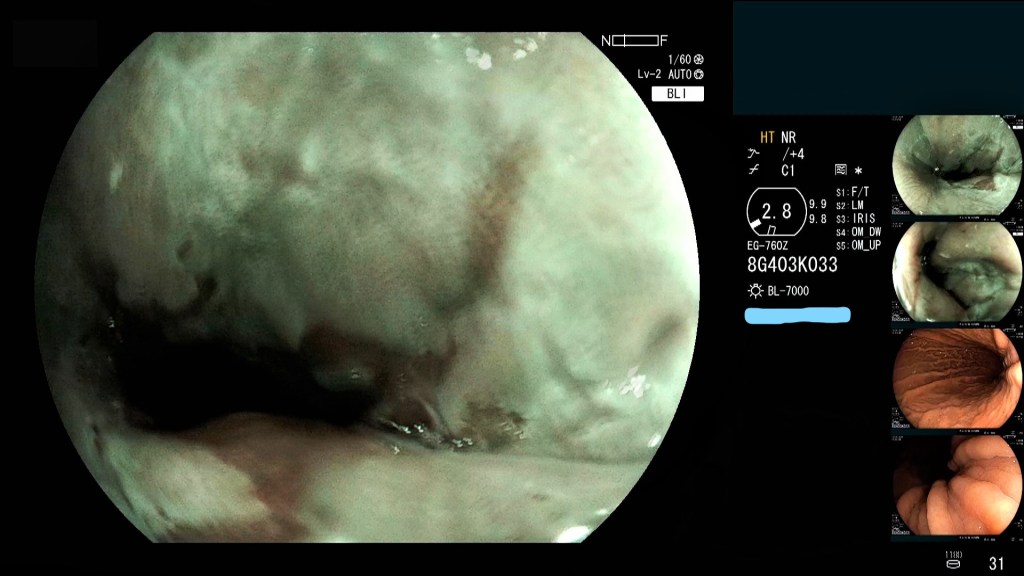
Doctor, ¿y qué tal funciona el tratamiento endoscópico en la enfermedad del reflujo gastroesofágico?
Los tratamientos endoscópicos para el RGE ofrecen una alternativa menos invasiva a la cirugía e idealmente podrían ser una opción para pacientes que no respondan bien a los medicamentos y quieran evitar la cirugía.
Lo cierto es que, durante décadas, se han probado múltiples tratamientos endoscópicos para el reflujo con escaso éxito. Probablemente, hasta el momento, el RGE sea uno de los fracasos más importantes de la endoscopia.
Entre los más recientes se encuentran el ARMS o el ARMA, en los que se daña selectivamente la mucosa de la zona de transición entre el esófago y el estómago (quemándola o extirpándola) para provocar una cicatriz.
La calidad de los estudios resultantes es muy baja. En este sentido, está a punto de concluir otro estudio de gran calidad en nuestro país en el que, según los resultados preliminares, es muy probable que estas técnicas no demuestren ser efectivas.
A la vez, técnicas, como el MUSE han dejado de estar disponibles por haberse presentado eventos adversos importantes para los pacientes.
Otra opción disponible desde hace años es la Funduplicatura Transoral sin Incisiones (FTI, o TIF por su nombre en inglés, Transoral Incisionless Fundoplication).
Aunque en algunos estudios se ha detectado una mejor calidad de vida en l@s pacientes tratados con esta técnica, en comparación con la cirugía tradicional, lo cierto es que esta evaluación se realizó sobre periodos cortos de tiempo, lo que conlleva mayores beneficios a cualquier técnica.
De momento, se desconoce si este efecto positivo se mantendrá a más largo plazo.
Paralelamente, se ha visto que la reducción de la exposición del esófago al ácido se da en sólo tres de cada diez pacientes sometidos al TIF y que, a largo plazo, muchos pacientes (entre 25-60 %) deben reintroducir los IBP en su tratamiento.

Doctor Marín, ¿qué sucede si el reflujo gastroesofágico no se trata?
Sin el tratamiento adecuado, el RGE puede llevar a complicaciones a largo plazo, algunas de las cuales pueden ser graves.
La exposición continua del esófago al ácido quema la mucosa del esófago y puede causar esofagitis, una inflamación que puede inducir cicatrices, y con ellas estrechamiento del esófago y dificultad para tragar.
Además, una exposición prolongada al ácido puede llevar a desarrollar esófago de Barrett, un cambio en el tipo de células de la mucosa de revestimiento interno del esófago (de células de esófago a células intestinales) que aumenta el riesgo de un tipo muy concreto de cáncer esofágico, el adenocarcinoma.
Para detectar precozmente las lesiones potencialmente malignas que puede contener un esófago de Barrett se puede emplear una tinción de ácido acético, que realza sus características.
Estas complicaciones subrayan la importancia de buscar tratamiento ante los primeros síntomas de reflujo. No sólo se trata de aliviar la incomodidad o el dolor, sino de prevenir daños más serios y permanentes en el esófago.
El manejo adecuado y las intervenciones tempranas, cuando son necesarias, pueden ayudar a evitar estas consecuencias y asegurar una mejor salud a largo plazo en pacientes ERGE.
Para finalizar la entrevista, ¿qué consejos ofrece a l@s pacientes para controlar el reflujo gastroesofágico en casa?
Manejar el RGE en casa implica principalmente cambios en el estilo de vida y la dieta que pueden ayudar a reducir la frecuencia y gravedad de los síntomas.
Lo fundamental es perder peso y, en caso de reflujo nocturno, dormir del lado izquierdo o elevar la posición del tronco en la zona cabecera de la cama.
No hay que ser muy estricto con la dieta. En mi consulta, suelo tranquilizar bastante a los pacientes respecto a eso. Lo cierto es que la evidencia científica sobre reducir el consumo de café, chocolate o picantes es pobre.
Por supuesto, por motivos de salud, siempre es recomendable evitar el tabaco y el alcohol que, además de los efectos nocivos que conocemos, aumentan la secreción ácida del estómago.
También, puede ser bueno no acostarse inmediatamente después de comer o cenar, esperando al menos un par de horas puede reducir el reflujo nocturno.
En el próximo videoblog de Aparato Digestivo realizaremos una entrevista al Dr. Marín Gabriel sobre la posibilidad de predecir si un pólipo digestivo en el colon es benigno o maligno.







Debe estar conectado para enviar un comentario.