«La total seguridad del paciente es el lema fundamental y prioritario de la endoscopia», destaca el especialista en aparato digestivo del Hospital Universitario 12 de Octubre de Madrid; motivo por el cual la desinfección del material endoscópico es de altísimo nivel, casi como en un quirófano.
«Y si hablamos de los efectos de la sedación, pueden generarse leves pausas respiratorias y bajadas de la tensión arterial en el paciente», explica el director científico del Instituto Clínico del Aparato digestivo (ICAdig).
Pero la inmensa mayoría de estos casos se resuelven rápida y de forma sencilla recolocando la postura del cuello del paciente dormido, mejorando el aporte de oxígeno, y añadiendo suero por la vía intravenosa, respectivamente.
En este mismo sentido, las complicaciones relacionadas con la pared del tubo gastrointestinal se reducen a tres sangrados internos por cada mil casos y a cinco perforaciones cada diez mil. La mortalidad a nivel mundial está descrita en la literatura en dos casos por cada 100.000 personas intervenidas.
Respecto a las colonoscopias, cabe garantizar que no se adelgaza el grosor de las paredes del tubo digestivo, se quiten uno o más pólipos en una o varias intervenciones; y que no se practican a mujeres embarazadas o durante el periodo de lactancia, salvo necesidad.
Llegado el caso, se evitan al máximo las primeras fases de la gestación, cuando el embrión y el feto son más vulnerables. Y ningún procedimiento se lleva a cabo sin la complicidad de la paciente y su ginecólog@ y obstetra.
«Por supuesto, el cribado de cáncer es necesario y periódico tanto en hombres como en mujeres y se efectúa para realizar un diagnóstico certero y precoz en la población asintomática», señala.
Tanto es así que si el test de sangre oculta en heces fuera positivo no significará que el paciente sufra un tumor maligno, ya que podremos estar detectando alguna afección menos importante, habitual en aparato digestivo.
«Tampoco será necesario dejar de comer muchos días antes de una colonoscopia y menos aún entrar a la clínica ambulatoria sin haber bebido agua o líquidos similares durante las seis u ocho horas previas», afirma el Dr. Marín Gabriel.
Además, será muy conveniente que el paciente acuda a la clínica acompañado de un familiar o una amistad debido «al posible atontamiento posintervención» que ocasiona la anestesia general que se suele utilizar en la endoscopia digestiva.
En cuanto a los foros de opinión y debate en redes sociales sobre la endoscopia digestiva, o del resto de especialidades médicas, no hay mito que valga.
«L@s pacientes cuentan con información fiable y veraz en las sociedades científicas, hospitales, clínicas y medios de comunicación, como EFEsalud«, indica el Dr. Marín, profesor asociado en la Facultad de Medicina de la madrileña Universidad Complutense (UCM).

PRIMER MITO: «La endoscopia digestiva, es decir, diagnosticar y tratar molestias y enfermedades en el interior del esófago, estómago, intestino delgado y grueso, es un procedimiento doloroso, incluso peligroso»
Es una afirmación que oímos con bastante frecuencia, pero no es así y lo digo con rotundidad. La mayor parte de las veces se trata de un procedimiento muy seguro y cómodo para el paciente, sin que apenas se registren complicaciones.
A día de hoy hablamos de procedimientos rutinarios, bien tolerados por la mayoría de l@s pacientes.
Hace veinte o veinticinco años sí era frecuente que las distintas endoscopias digestivas se hicieran con mínima o nula sedación, por lo que el paciente podía pasar un mal rato. Desde entonces se administra sedación y es realmente difícil que el paciente se sienta incómodo o molesto.
Es verdad que en ocasiones la técnica depende en parte de los problemas médicos del propio paciente.
No es lo mismo, lógicamente, que el anestesista que pueda estar sedando al paciente o que el endoscopista que administra la sedación tengan delante a un enfermo con problemas pulmonares, cardiovasculares o cualquier otra enfermedad grave que trabajar con una persona sana.
Además, cada vez es más frecuente emplear insuflación de CO2, como en las cirugías de abdomen, lo que reduce la sensación de distensión abdominal y malestar. Cuando la tripa se insuflaba con aire, las molestias solían ser significativas.
Igualmente, este tipo de pruebas se llevan a cabo con sedación profunda en la mayoría de los casos. El paciente está dormido durante el procedimiento y despierta plácidamente de un sueño agradable.
De hecho, la mayor parte de los pacientes te cuentan que les ha costado más esfuerzo la preparación de una colonoscopia, sometidos en su casa a las obligaciones del cuarto de baño, que la correspondiente intervención endoscópica.
Es crucial desmitificar la percepción popular de que las endoscopias digestivas son dolorosas: la población debe comprender bien la naturaleza y la seguridad de estas pruebas, vitales para la detección temprana y tratamiento de los problemas digestivos.
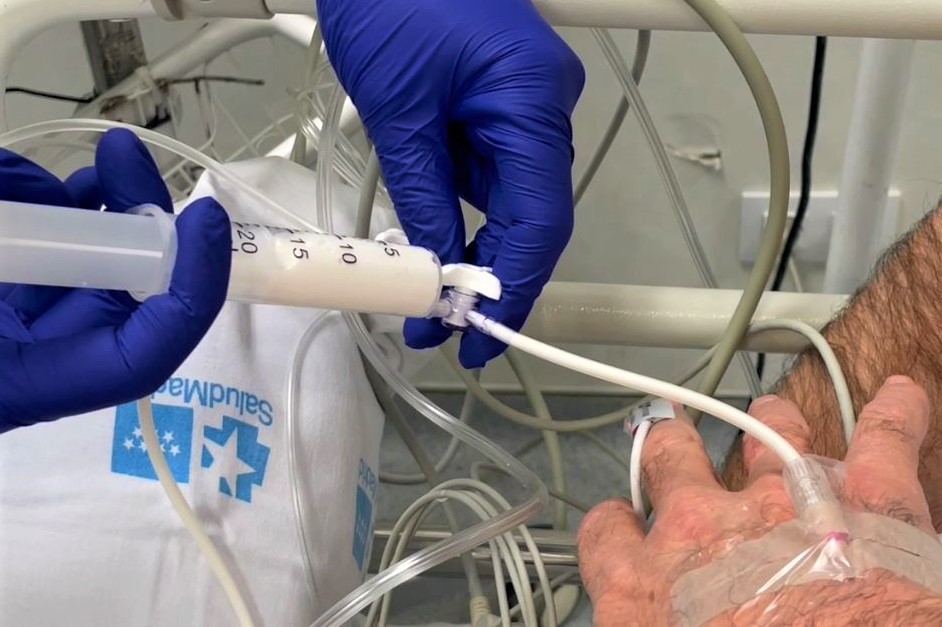
SEGUNDO MITO: «Como el efecto de la sedación se pasa rápido, me recuperaré enseguida de la endoscopia digestiva y no me hará falta la compañía de un familiar, amigo o amiga»
Otro mito bastante recurrente. Como médico, constato que algun@s pacientes acuden sol@s a los hospitales y clínicas ambulatorias (que no obligan al paciente a permanecer ingresado) y es un hecho que debemos evitar.
Es verdad que los pacientes se recuperan rápidamente y bastante bien de los efectos medicamentosos que utilizamos para la sedación, que suele ser el fármaco propofol.
Pero también es cierto que pueden sentir cierto mareo o atontamiento durante algunas horas despues de la realizacion de las endoscopias digestivas. Con lo cual, siempre será muy, muy importante que el paciente venga acompañado por un adulto al centro sanitario.
Siempre recomendamos, también, que el paciente no haga cosas a posteriori que necesiten una concentración importante: conducir, manejar maquinaria o realizar trabajos que entrañen peligro, como subirse a un andamio.
Asimismo, no conviene tomar decisiones relevantes tras una endoscopia digestiva. Por ejemplo, no será el mejor día para firmar un acuerdo de divorcio con tu expareja y su abogad@.
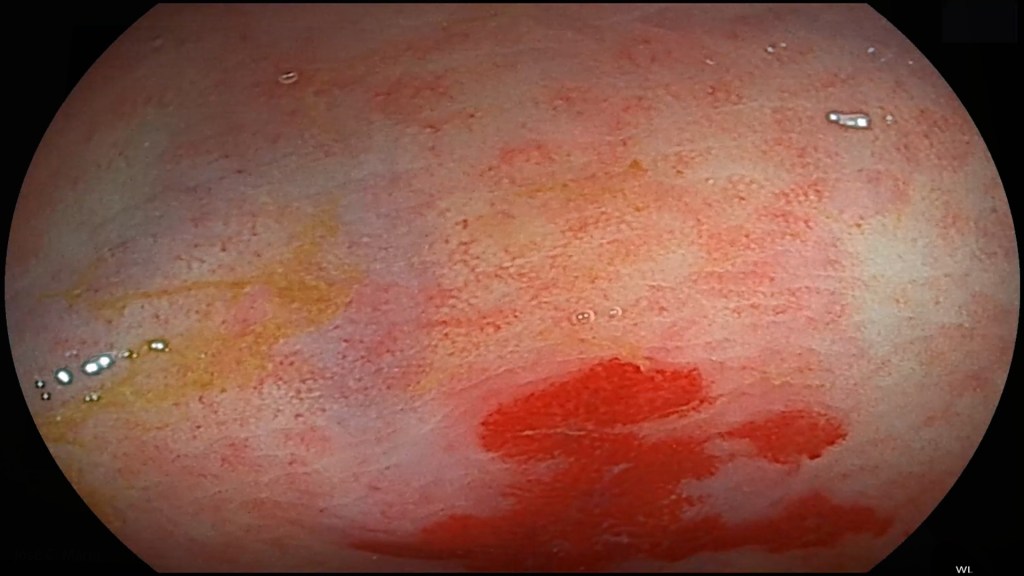
TERCER MITO: «No necesito una prueba de cribado de cáncer de colon porque no tengo síntomas»
Como cualquier otra prueba de cribado de cáncer, test de la misma índole que el de mama o cérvix (cuello del útero) en las mujeres, se dirige a pacientes asintomáticos.
Cuando un paciente siente o muestra síntomas, entonces sí que tenemos que correr porque será inexcusable diagnosticar alguna enfermedad oculta.
Si un paciente evidencia algún sangrado en las deposiciones, lo que los médicos llamamos rectorragia (sangre aislada por el ano o junto a las heces), sufre alteración del ritmo intestinal, incluso pérdida de peso, no podremos ya referirnos a un cribado, sino al diagnóstico de una posible enfermedad potencialmente grave.
Con el cribado de cáncer de colon pretendemos reducir la incidencia de este tipo de tumores en el conjunto de la población: descubrir cánceres en estadios precoces o detectar las lesiones precursoras del cáncer, adenomas (tumores no cancerosos), que son los pólipos en el colon.
Con la detección precoz se interrumpe la historia natural del cáncer y se mejora la supervivencia de cada persona afectada.
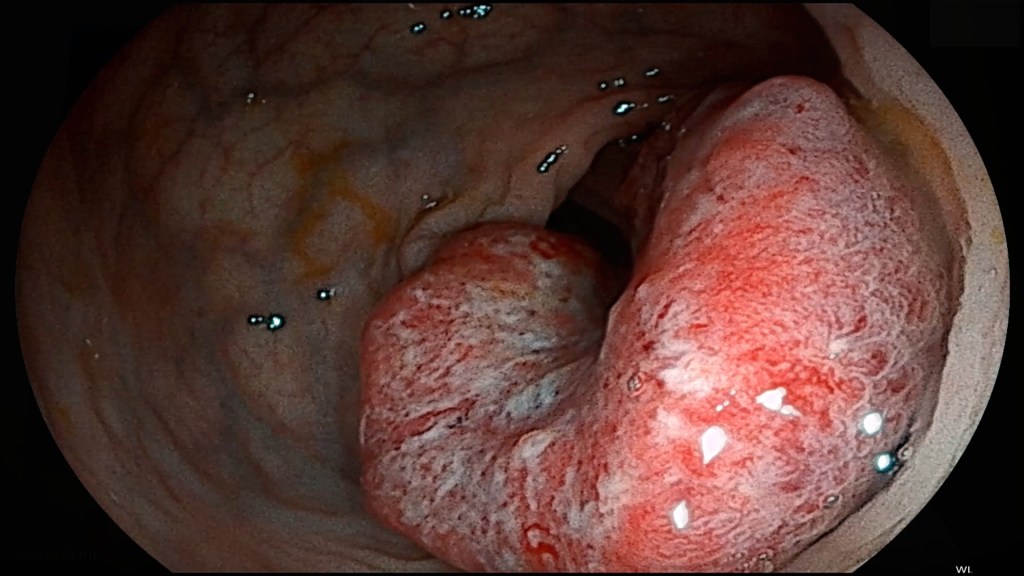
CUARTO MITO: «Cuando el resultado de un cribado de sangre en heces es positivo siempre se diagnostica un cáncer de colon»
Afortunadamente, no siempre vamos a detectar un cáncer en el colon cuando un paciente tiene un estudio positivo de su sangre oculta en las heces. En Medicina, cualquier prueba médica no es perfecta.
Alrededor de un 75-80 % de las personas con un cáncer de colon sin diagnosticar darán positivo en este tipo de test, pero el resto de casos negativos podrán ofrecer un resultado falso, aún cuando tengan una lesión oculta importante.
De ahí la relevancia de repetir de forma periódica, cada año o cada dos, el cribado de sangre oculta en heces para buscar lesiones precoces o cánceres en etapas fácilmente curables.
En cuanto al propio cáncer, sólo encontramos los signos del tumor en dos o tres casos por de cada cien procedimientos tras realizar una colonoscopia.
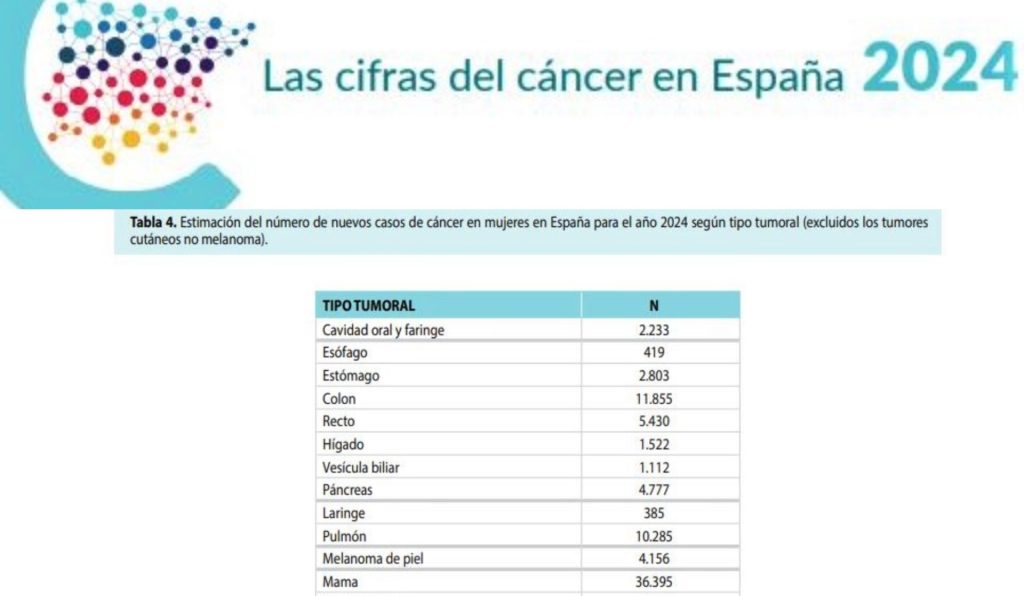
QUINTO MITO: «Sólo si eres hombre tienes que hacerte la prueba de detección precoz de cáncer de colon»
Craso error. Las mujeres deben realizarse un cribado de cáncer de colon mediante la prueba de análisis de sangre oculta en heces.
De hecho, la petición de dicha prueba llega por igual a hombres y mujeres en aquellas Comunidades Autónomas de España donde está implantado el cribado del cáncer de colon.
Y tengo una anécdota reciente bastante ilustrativa sobre este mito.
En las pasadas navidades nos reunimos el grupo de amig@s, como casi todos los años. Todos y todas rondamos la cincuentena. En la conversación salió el tema de la prevención del cáncer de colon y algunas mujeres dijeron: «¡Ah, bueno, menos mal que nosotras no tenemos que hacernos esta prueba!».
Es cierto que la incidencia de cáncer de colon es un poco menor en las mujeres que en los hombres; y también es verdad que su supervivencia es más elevada, pero sigue siendo el segundo cáncer más frecuente en las mujeres después del cáncer de mama.
Insisto, el cáncer de colon no entiende de sexos ni de géneros: tod@s debemos hacernos la prueba de cribado a partir de los 50 años, bien seas hombre o bien seas mujer; ellas no se libran.

SEXTO MITO: «La colonoscopia requiere hacer una dieta especial muchos días antes de la prueba con el fin de limpiar a fondo el intestino grueso»
Este es otro mito muy extendido, incluso entre los profesionales sanitarios. Desde luego, limpiar el colon es fundamental, puesto que el endocopista necesita la claridad suficiente en esta zona interna del tubo digestivo para diagnosticar y tratar cualquier patología.
Los restos de la digestión que se procesan en el colon pueden tapar las lesiones visualmente. La dieta, por tanto, es fundamental, pero no tanto como pensábamos.
Años antes dejábamos a los pacientes muchos días prácticamente sin comer y hacían casi una dieta líquida antes del procedimiento. Ya no es necesario.
Sabemos que lo más importante para tener una adecuada limpieza del colon es que los preparativos encaminados a la prueba se aproximen a la intervención endoscópica. Existen diferentes estudios clínicos de compañeros que así lo demuestran.
Pero además, estos estudios nos dicen que sería suficiente con realizar una dieta normocalórica (proporción entre la comida que se ingiere y la energía que consume el organismo). Eso sí, baja en fibras en las 24 horas previas al procedimiento.
Hablamos de una dieta normal hasta el día señalado y no varios o muchos días tomando sólo líquidos claros, como el agua o alguna bebida isotónica.
Estos mismos estudios revelan que los pacientes llegan a la sala del procedimiento con menos sensación de hambre y sin empeorar la calidad de la limpieza del colon; es más, parece que mejora, incluso, la limpieza del tracto digestivo.

SÉPTIMO MITO: «Son necesarias al menos 8 horas de ayuno previo a una colonoscopia, y no se puede consumir nada, ni siquiera líquidos como el agua»
Como la prueba de la colonoscopia se efectúa bajo sedación, tener algún tipo de contenido en el estómago puede ser altamente peligroso para el paciente.
Al estar profundamente dormido y no poder toser, ese alimento o bebida que se está digiriendo podría pasar a las vías respiratorias y generar una neumonía grave. Cuando estamos conscientes somos capaces de toser para evitar el problema del reflujo gastroesofágico.
Por lo tanto, sí es indispensable no consumir alimentos sólidos al menos unas 6-8 horas antes de una colonoscopia.
Sin embargo, resulta seguro ingerir líquidos claros hasta tres horas antes del procedimiento, ya que estos fluidos se digieren rápidamente en el estómago.
Y cabe subrayar que la leche, aunque sea un líquido, es rica en grasas y proteínas, por lo que su digestión y vaciamiento del estómago se retrasan… la leche se comporta como si fuera un sólido.
Queda claro, entonces, que no se debe consumir leche durante las seis u ocho horas previas a una prueba que requiera sedación profunda, como es el caso de una endoscopia digestiva.

OCTAVO MITO: «Se comenta que las endoscopias digestivas provocan infecciones»
Lo primero que hay que decir es que la seguridad del paciente endoscópico siempre es nuestra prioridad fundamental… Todavía más, si cabe, después de la pandemia de la COVID-19. La salas de las endoscopias digestivas se han convertido prácticamente en quirófanos.
Medidas que llevamos a cabo para evitar cualquier tipo de infección:
- Protección EPI (equipación de protección individual adaptada a cada intervención).
- Desecho del material endoscópico no reutilizable, es decir, se usa exclusivamente para un único paciente.
- Cada endoscopio se limpia en profundidad. No abarca la esterilización total del material quirúrgico, pero este tipo de limpieza se denomina desinfección de alto nivel.
- Limpieza externa del conducto con un líquido desinfectante.
- Limpieza de todas las partes desmontables del endoscopio. En el duodenoscopio, por ejemplo, se retira el capuchón de su extremo distal para facilitar una limpieza más exhaustiva.
- Se aspiran, cepillan y eliminan todos los restos posibles en los diferentes canales de trabajo del endoscopio.
- El endoscopio y sus diferentes dispositivos permanecerán sumergidos en desinfectante durante todo el proceso.
- El endoscopio y sus partes se introducen en una «lavadora desinfectante», que higieniza sistemáticamente por dentro y por fuera cualquiera de los conductos y recovecos funcionales.
- El endoscopio pasa, finalmente, por una secadora y se guarda esterilizado hasta su próximo uso.
Es decir, el endoscopio siempre estará perfectamente limpio y dispuesto para cualquier procedimiento. Es casi imposible que un paciente sufra una infección debida a la endoscopia digestiva.

NOVENO MITO: «Las endoscopias digestivas pueden causar complicaciones como perforaciones, sangrados o problemas asociados a la sedación»
Son complicaciones extraordinarias por no definirlas como raras. Quizás, la más frecuente entre las raras son aquellas asociadas al proceso de la anestesia o sedación.
Pueden generarse leves pausas respiratorias y bajadas de la tensión arterial, pero la inmensa mayoría de estos casos se resuelven rápida y de forma sencilla, ya sea recolocando la postura del cuello del paciente, mejorando el aporte de oxígeno, y añadiendo suero por vía intravenosa, respectivamente.
Las complicaciones relacionadas con la pared del tubo gastrointestinal se reducen a tres sangrados internos por cada mil casos y a cinco perforaciones cada diez mil. La mortalidad a nivel mundial está descrita en la literatura en dos casos por cada 100.000 personas intervenidas.
Estos riesgos, como es lógico y profesional, se discuten exhaustivamente con el paciente antes del procedimiento, y se toman todas las medidas posibles para minimizarlos.

DÉCIMO MITO: «La colonoscopia no es segura durante el embarazo y la lactancia»
Ante todo, l@s profesionales sanitari@s ponemos un cuidado especial con las mujeres embarazadas y estamos especialmente atent@s a todas sus necesidades.
Como en cualquier otro procedimiento endoscópico, lo más importante es prescribir la mejor indicación para el diagnóstico o el tratamiento. Es decir, evitaremos procedimientos que no aporten beneficio alguno a la madre o a su futuro bebé.
Somos reticentes, salvo necesidad, a practicar endoscopias en el primer trimestre de la gestación, ya que el embrión y el feto en este periodo del desarrollo son más susceptibles a cualquier procedimiento, sea endoscópico o de otra especialidad médica.
En estos casos, siempre nos aseguramos de formar una especie de equipo cohesionado entre la propia paciente, su ginecólog@ y obstetra.
Por lo tanto, sí es posible realizar una colonoscopia o una gastroscopia durante la gestación.
Todos y todas tendremos muy claro qué beneficios se esperan obtener y qué posibles complicaciones cabría atender ante algún problema con la sedación, muy escasos tanto en la parte del embarazo como durante la lactancia.
El propofol tiene una vida media muy corta, es decir, su efecto se disipa en poco tiempo y enseguida se desvanece del flujo sanguíneo; por lo tanto, se evitan sus posibles efectos.
La lactancia materna se puede continuar con normalidad, ya que la mayoría de los fármacos sedantes utilizados no se suelen eliminar a través de la leche materna, como es el caso del propofol.
Pero en el hipotético caso de que el medicamento estuviera presente en la leche materna, al ingerirlo el bebé por vía oral no pasaría a su propia sangre y, consecuentemente, no provocaría efectos perniciosos.
¿Entiendo, doctor Marín, que las mujeres embarazadas no reciben Rayos X durante las endoscopias digestivas?
No. Una mujer embarazada no recibe radiación de ningún tipo durante las diferentes fases de la endoscopia digestiva. Es una preocupación que las mujeres pueden y deben eliminar completamente de sus pensamientos.

UNDÉCIMO MITO: «Extirpar muchos pólipos en una colonoscopia o en varias consecutivas aumenta el riesgo de perforación porque se adelgaza la pared del tubo digestivo»
Este es otro mito recurrente que preocupa y genera dudas razonables a l@s pacientes, que tienen mucho miedo a una perforación en el tubo digestivo… empero, no existe dato o estudio clínico alguno que apoye esta afirmación.
Cada vez que se quita un pólipo se forma una cicatriz en la mucosa intestinal, como cuando te haces una herida en la piel. Las cicatrices, por regla general, son tejidos más duros y resistentes.
Y aunque no fuera ese el caso, asumiendo que la pared del colon es muy delgada en algunas zonas (menos de 5 mm de espesor), estamos ante un órgano muy largo con una superficie lo suficientemente extensa para que no se debilite al extirpar múltiples pólipos.
Recalco, hasta la fecha no existe evidencia médico-científica que nos alerte de que varias colonoscopias consecutivas, extirpando un buen número de pólipos, aumente el riesgo de perforación en el tracto inferior del aparato digestivo.
DUODÉCIMO MITO: «Los foros de debate y opinión en las redes sociales de internet son un buen medio para obtener información adecuada sobre las endoscopias digestivas»
Bueno, ya se puede imaginar lo que le voy a contestar. Los foros de opinión y debate en redes sociales no son en absoluto la vía por la cual buscar y acceder a la información médica en general, en particular sobre la endoscopia digestiva.
La población en su conjunto necesita y debe encontrar información veraz y precisa en internet, y si es comprensible, tanto mejor.
Para eso tiene a su disposición las webs actualizadas de sociedades científicas, hospitales, clínicas, instituciones médicas reconocidas, asociaciones de pacientes oficiales y medios de comunicación social, como la web EFEsalud de la Agencia EFE.
En estas webs, l@s pacientes estarán realmente protegidos frente a la desinformación, las noticias falsas, los bulos y los intereses creados.
Por favor, consulten con sus profesionales de la salud con los que tengan confianza, donde obtendrán información basada en el conocimiento y la experiencia, además de valiosa, precisa y veraz.
En el próximo videoblog de Aparato Digestivo realizaremos una entrevista al Dr. Marín Gabriel sobre la gastroscopia, especialmente enfocada a la hernia de hiato y las complicaciones del reflujo gastroesofágico.






Debe estar conectado para enviar un comentario.