«El ser humano no es capaz de digerir completamente el gluten, por lo que nuestro sistema inmunitario detectará esta proteína compleja durante el proceso digestivo y desencadenará una reacción inflamatoria y alérgica», enmarca el gastroenterólogo del Hospital General Universitario “Doctor Balmis” de Alicante.
Y son las prolaminas o fragmentos protéicos de estos cereales quienes originan el daño orgánico: en el trigo, gliadinas y gluteninas (69 %), las más tóxicas para l@s celíac@s; hordeínas (46-52 %) en la cebada; secalinas (30-50 %) en el centeno; y aveninas (16 %) en la avena.
Contienen gluten, además, todos los productos derivados de estos cereales: pastelería, bollería, pasta italiana, sémola de trigo, cervezas, agua de cebada y otra gran cantidad de productos en cuya composición figuren estas proteínas.
Los cereales libres de gluten serían el arroz, el trigo sarraceno, el maíz, la soja, el mijo, el sorgo, la quínoa en grano y la semilla del girasol, entre otros. Aunque debemos tener muy en cuenta las contaminaciones cruzadas con productos procesados que contengan gluten.

La llegada del gluten al interior del sistema digestivo
La comida que se ha digerido en el estómago pasa al tramo duodenal y, a continuación, al intestino delgado, con sus dos partes, yeyno e íleon. Allí, en la superficie interna de este tubo digestivo, con alrededor de nueve metros de longitud, se absorben nutrientes de los restos alimenticios.
«El proceso de digestión consiste en una serie de reacciones físicas y químicas que rompen los alimentos en sus partes más simples, moléculas de pequeño tamaño que podemos absorber. Esa absorción ocurre sobre todo en el intestino delgado», aclara.
Las células que revisten el interior del intestino delgado facilitan la digestión de los nutrientes y, sobre todo, se dedican a la absorción de las moléculas simples generadas en la descomposición de los alimentos (proteínas, carbohidratos y grasas).
«Cuantas más células de la mucosa intestinal permanezcan en contacto con el alimento digerido, más fácil será la absorción de los nutrientes, ya que habrá más células trabajando en ese objetivo», destaca el responsable de Pancreatología del Instituto de Investigación Sanitaria y Biomédica de Alicante (ISABIAL).
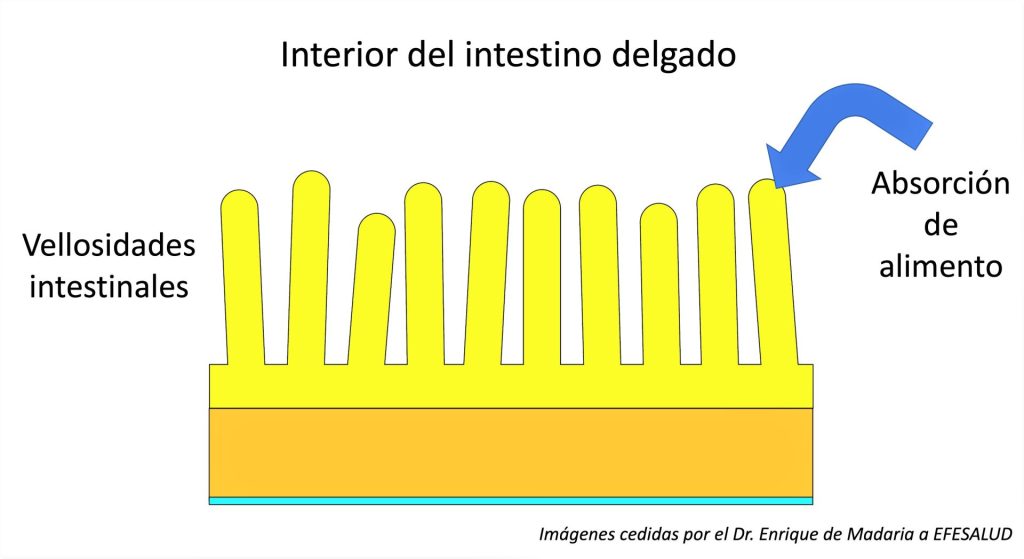
La mucosa intestinal tiene incontables pliegues en forma de pelos o dedos que se llaman vellosidades intestinales. Este vello interno permite que muchísimas más células del intestino delgado estén en contacto con el alimento y absorban los nutrientes.
¿Y por qué el gluten origina la celiaquía?
El sistema inmunológico de una de cada cien personas, más o menos, reacciona al gluten activando las células defensivas de nuestra mucosa intestinal, es decir, del sistema inmunológico.
«Esta alarma genera un estado de inflamación que, a su vez, daña las células de la mucosa: se aplanan o desaparecen las vellosidades intestinales, esos pelos que tapizan el intestino y que son tan necesarios para absorber la comida», señala.
En la enfermedad celíaca existe un componente genético. Necesitas una predisposición genética para desarrollarla. Por lo tanto, si tienes un familiar celíaco con el que estás genéticamente emparentado correrás un mayor riesgo de padecer celiaquía.
Hijos e hijas de una persona celíaca, también sus herman@s y padres, tendrán un 10-20 % de posibilidades de ser diagnosticad@s de celiaquía.
Nuestras células defensivas, con sus proteínas, llamadas HLA, ayudan al sistema inmunitario a diferenciar entre sus propias células y sustancias extrañas y dañinas, tales como los virus, bacterias, otros microorganismos y elementos intrusos a nuestro organismo.
Coexisten muchos tipos de antígenos leucocitarios humanos (HLA), y pueden ser, incluso, diferentes entre diversos grupos de personas e individuos. Ciertos HLA se asocian a enfermedad celíaca, los marcadores HLA-DQ2 y HLA-DQ8.
Si tu organismo tiene estos dos hablotipos, DQ2 y DQ8 (cojunto de genes heredados), no significa que se vaya a padecer la enfermedad celíaca, sino que la persona está predispuesta genéticamente a sufrirla.
Sin embargo, si el paciente no tiene estos dos tipos de HLA sería extraño que llegara a padecer esta enfermedad; razón por lo que a veces, ante una duda en el diagnóstico, buscamos HLA DQ2 y DQ8 en las muestras analizadas.
Dr. Enrique de Madaria Pascual, especialista en Aparato Digestivo
Síntomas, diagnóstico y tratamiento de la enfermedad celíaca
Muchas veces, la enfermedad celíaca se diagnostica en niños y niñas, que empiezan con síntomas al introducir el gluten; pero, a veces, se diagnostica en adultos, sobre todo en la forma más leve, asintomática.
Al dañarse la mucosa del intestino, se absorbe menos la comida y el paciente puede tener una serie de síntomas. Los más frecuentes son la diarrea, los vómitos, la pérdida de peso o la pérdida de vitaminas y compuestos importantes.
«La no absorción de la vitamina D incide en la osteoporosis, la descalcificación de nuestros huesos; la no absorción del hierro conduce a la anemia«, relaciona.
«También, puede haber hinchazón abdominal, aumento de transaminasas (inflamación del hígado) y otra serie variada de molestias y problemas, como un sarpullido en la piel que se asocia a enfermedad celíaca, la dermatitis herpetiforme«, completa.
Esta dermatitis es de naturaleza ampollosa y se manifiesta sobre todo en los codos, rodillas y nuca.
«Además, es frecuente que haya otras enfermedades autoinmunes, como diabetes o tiroiditis; y cabe un riesgo aumentado de cáncer si no se cumple estrictamente con la dieta sin gluten», añade.
La prevalencia de la enfermedad celíaca en relación a ciertas enfermedades inmunológicas se concentra en diabetes mellitus tipo 1 (6 % de casos), tiroiditis autoinmune (4-6 %) y déficit selectivo de inmunoglobulina A (3-4 %).
En otras enfermedades autoinmunes como la psoriasis, artritis reumatoide, lupus eritematoso sistémico, síndrome de Sjögren, vitíligo, alopecia areata, encontramos un mayor número de personas celíacas.
En el síndrome cromosómico de Down se registran hasta un 12 % de casos.

El primer paso para el diagnóstico de la enfermedad celíaca consistirá en solicitar una analítica de sangre.
«Buscaremos las consecuencias de una mala absorción del alimento, como el déficit de hierro, de vitaminas o de proteínas; y la medición ciertos anticuerpos que se suelen elevar en estad enfermedad: los anticuerpos IgA antitransglutaminasa y los anticuerpos contra la gliadina deaminada», detalla.
El siguiente paso es una biopsia del duodeno mediante una gastroscopia para ver si hay daño en la mucosa intestinal, si las vellosidades están dañadas.
«La determinación de anticuerpos y la biopsia duodenal se deben realizar bajo la condicionante de una dieta con gluten, ya que si no consumieran estas proteínas, la mucosa del paciente volvería a su estado normal», puntualiza.
«En caso de duda, se puede prescribir un estudio de las moléculas de HLA; no tanto para confirmar la celiaquía, sino como pureba para descartar la presencia de las moléculas HLA DQ2 y DQ8», menciona.
El tratamiento de la enfermedad celíaca consiste en consumir una dieta sin gluten estricta, reponer los déficits de vitaminas y nutrientes, y prevenir la osteoporosis.
«Una dieta estricta sin gluten hace que los síntomas y problemas nutricionales desaparezcan al brotar de nuevo las vellosidades, puesto que desaparece la inflamación inducida por el gluten», asegura el Dr. de Madaria.
Mucha gente deja el gluten cuando tiene molestias digestivas crónicas sin que se haya descartado o diagnosticado una enfermedad celíaca. Es mejor acudir al especialista en aparato digestivo para que que se realice un estudio.
En ocasiones, a pesar de que tomar alimentos sin gluten no conlleve una mejoría en su sistema orgánico, estas personas optan por una dieta sin gluten, lo que no tiene sentido.
En general, para dejar de consumir gluten es fundamental buscar el consejo y el diagnóstico del médico especialista.
Dr. Enrique de Madaria Pascual








Debe estar conectado para enviar un comentario.