El doctor Carlos Macaya Miguel, jefe del Servicio de Cardiología del Hospital Clínico San Carlos y catedrático de Medicina en la Universidad Complutense de Madrid (UCM), comenta tres eventos cardiovasculares en el Noticiero del Corazón: «El impulso del ritmo circadiano en el sistema inmunológico, que daña, a su vez, el aparato cardiovascular; 24 horas y 365 días de laboratorio hemodinámico contra el infarto; y el uso solidario de las redes sociales hacia los bebés que padecen cardiopatías congénitas».
Neutrófilos (leucocitos), defensa y ataque al corazón
Un equipo de investigadores, liderados por científicos del Centro Nacional de Investigaciones Cardiovasculares (CNIC) de España, ha demostrado la existencia de un «reloj» inmune que controla las infecciones y la enfermedad cardiovascular, un hallazgo que, según sus autores, podría tener «importantes repercusiones» en la salud.
Los neutrófilos son un tipo de leucocitos que suponen la principal línea de defensa del organismo, pero también son capaces de causar daño a las células sanas y al sistema cardiovascular.
Los resultados del estudio, que se han publicado recientemente en la portada de la revista Immunity, indican que el reloj inmune descubierto dicta cuándo estas células deben ser activadas -por el día- y cuándo eliminadas de la circulación sanguínea -por la noche-.
En concreto, se han identificado una serie de moléculas en el núcleo y la membrana de los neutrófilos que responden a patrones diurnos de luz y oscuridad -es decir, circadianos- y regulan su migración y ubicación dentro del organismo, detalla el CNIC.

El sistema inmune, y particularmente el neutrófilo, permite «una convivencia pacífica» entre humanos y los miles de billones de seres microscópicos que existen -bacterias, hongos y virus-, al eliminar eficientemente los microorganismos que nos infectan; sin embargo, esto genera un problema: a menudo la respuesta inmune es desproporcionada y daña tejidos sanos.
«Esto, apuntan desde el CNIC, es lo que ocurre, por ejemplo, durante el infarto de miocardio, ictus o daño pulmonar agudo».
El dilema biológico es cómo controlar al sistema inmune para que proteja frente las infecciones, pero no cause daños colaterales y este trabajo precisamente presenta una respuesta a este problema.
Para llegar a sus conclusiones, los investigadores utilizaron técnicas genéticas en ratones combinadas con imagen microscópica de alta resolución para seguir el comportamiento de estos leucocitos en distintos momentos del día.
Además, en modelos animales de infarto, ictus e infecciones demostraron que la manipulación de este reloj altera de manera dramática la respuesta inmune.
«Los animales en los que manipulamos este reloj genéticamente se vuelven muy resistentes a infecciones, pero, a la vez, extremadamente sensibles a un infarto», señala el CNIC.
Los investigadores vieron en los experimentos que durante el día los neutrófilos causan más daño en caso de infarto, pero son más eficientes eliminando patógenos que invadan los tejidos.
El que exista un reloj inmune similar en humanos «no es trivial», según los científicos, porque la mayoría de las muertes en países desarrollados ocurre por este tipo de daños cardiovasculares.
Además, la gran mayoría de estos eventos clínicos ocurren a primera hora de la mañana; es decir siguen un patrón circadiano.
«Si ahora somos capaces de controlar este reloj podemos aprovechar este fenómeno en favor de los pacientes», subraya el CNIC.
En este sentido, se están buscando vías para manipular este reloj con fármacos para inducir un tipo de inmunidad diurna o nocturna, según interese en cada paciente.
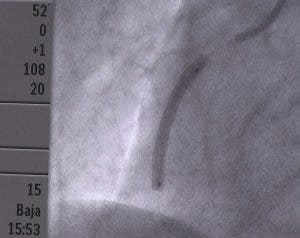
Laboratorios de hemodinámica, 24 horas y 365 días resolviendo infartos
Los síntomas de una angina de pecho, patología que tiene su origen en la oclusión de una o varias arterias coronarias, se manifiesta con dolor interno en el pecho durante unos pocos minutos, normalmente al hacer ejercicio, subir escaleras o pasear por una cuesta más o menos pronunciada.
«Como si tuviésemos un peso haciendo presión sobre el tórax -dice-. En ocasiones se irradia a la espalda, incluso al cuello, a los hombros y a los brazos, sobre todo por la parte interna del brazo izquierdo; un dolor que puede llegar hasta el dedo meñique de la mano».
Este dolor pectoral, de origen coronario, suele dar la cara a partir de los cincuenta años de edad, más en hombres que en mujeres.
«Quien padezca estos síntomas debe ir al médico con urgencia para que éste les oriente hacia el cardiólogo, quien solucionará el dolor de la angina de pecho averiguando el origen subyacente, es decir, cuántas arterias coronarias están afectadas por una ateroesclerosis, afección que ocluye vasos sanguíneos y disminuye el flujo de sangre hacia el corazón», explica el doctor Macaya.
Pero si ese dolor interno dura más tiempo, también en reposo, y va a más… y a más, y pasa de los diez minutos, y el paciente comienza a ponerse muy mal, muy mal, con dificultad de respiración, con sudor frío, con una sensación de muerte inminente, significa que la angina es severa y se ha convertido en un principio de infarto o muerte de una parte del músculo cardíaco», aclara la diferencia entre una angina y un infarto.
Si se para el corazón, un infarto, a los pocos segundos le falta riego sanguíneo al cerebro y el individuo se muere si no recibe una atención de reanimación cardiopulmonar en los primeros minutos.
Por cada minuto que pasa la probabilidad de supervivencia disminuye en un 10%, es decir, que al cabo de diez minutos las posibilidades de vivir son prácticamente nulas.
Hay que llamar inmediatamente a los servicios de Urgencias para que una UVI móvil socorra al paciente en su casa, o donde sea, y sea atendido por un médico y un enfermero durante el traslado al hospital, el más cercano y adecuado, «donde puedan tratar el problema ateroesclerótico en una sala de hemodinámica», señala.

La sala de Hemodinámica deberá estar operativa para atender a las personas que sufran un infarto agudo de miocardio y necesiten de una angioplastia primaria.
En unos pocos días, por ejemplo, el Hospital Universitario Lucus Agusti (HULA) de Lugo (Galicia, España) dispondrá de un Servicio de Laboratorio de Hemodinámica durante 24 horas y 365 días… Una vieja demanda social que provocó importantes movilizaciones en esta ciudad, dado que al principio este servicio solo funcionaba en horario de oficina y en estos momentos, desde hace algo más de un año, hasta las diez de la noche.
Pero los servicios hospitalarios no se implantan de un día para otro, sino que precisan de una maduración. Estos laboratorios comienzan a funcionar con equipos que van sumando experiencia y que, a su vez, tienen que atender a los propios infartados.
Es necesario buscar un equilibrio durante el protocolo de implantación a medida que llegan los equipos de alta tecnología y los medios humanos completan el mejor adiestramiento; un hecho que no empeoran los datos de mortalidad, puesto que l@s pacientes son igualmente atendidos por los equipos de cardiología de otros centros hospitalarios.
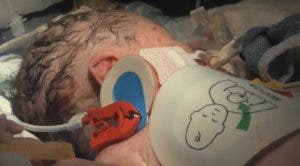
La empatía vital con los bebés que sufren cardiopatía congénita
El Hospital Vall d’Hebron de Barcelona (España) ha lanzado una campaña, #VHTocaElCorazón, que pretende concienciar a través de las redes sociales sobre las cardiopatías infantiles e impulsar la investigación en este campo.
Asimismo, busca potenciar el papel del Servicio de Cirugía Cardíaca y Cardiología Pediátrica de Vall d’Hebron, el que atiende a pacientes de mayor complejidad y el único con programa de insuficiencia cardíaca y trasplante cardíaco pediátrico de Cataluña.
El programa de trasplante cardíaco pediátrico en Vall d’Hebron se inició en 2006, y desde entonces se han realizado más de 50 trasplantes, con unos resultados excelentes de supervivencia y calidad de vida.
 La campaña consiste en buscar en Facebook o Instagram #VHTocaElCorazón y regalar un ‘me gusta’ y también se puede contribuir a que la iniciativa se extienda a las redes sociales colgando una fotografía con las manos en forma de corazón, acompañada del mismo ‘hashtag’.
La campaña consiste en buscar en Facebook o Instagram #VHTocaElCorazón y regalar un ‘me gusta’ y también se puede contribuir a que la iniciativa se extienda a las redes sociales colgando una fotografía con las manos en forma de corazón, acompañada del mismo ‘hashtag’.Otra manera de colaborar es a través de donaciones, que se invertirán en la búsqueda de nuevos tratamientos y materiales y que se pueden realizar en la web http://tocaelcor.vallhebron.com/ y pueden tener carácter periódico o puntual, ha informado el hospital.
La mayoría de las enfermedades del corazón en recién nacidos se diagnostican durante la vida prenatal, unas se pueden detectar ya con sólo 12 semanas de gestación e, incluso, algunas pueden operarse durante la vida fetal desde la semana 20.
Hace 30 o 40 años, la mayoría de niños con una enfermedad de corazón no superaban la infancia y actualmente, gracias a los avances del diagnóstico y del tratamiento, la mortalidad se ha reducido drásticamente, hasta sólo entre el 1%-3%.

El doctor Macaya resume el “Noticiero del Corazón” con tres ideas claras:
- «El ritmo circadiano (vigilia y sueño, día y noche, trabajo y descanso) está regulado por el reloj biológico central que se encuentra en el hipotálamo cerebral, del cual dependen, además, una serie de relojes secundarios que organizan, entre otros, los niveles de la frecuencia cardíaca, la tensión arterial, el funcionamiento del aparato digestivo, las respuestas neurológicas o la activación del sistema inmunológico ante amenazas y agresiones externas, como las infecciones víricas. Los neutrófilos (leucocitos) fagocitan virus o bacterias, pero también actúan, en ocasiones, de forma exagerada, atacando, incluso, a nuestras células sanas en diferentes órganos, como el corazón, el pulmón o el hígado. Con esta premisa de ataque y defensa, es primordial que nuestro mecanismo de precisión biológico funcione como un reloj suizo. Por eso, las investigaciones del CNIC son tan importantes: conseguirán desarrollos farmacológicos que regularán los diferentes relojes biológicos y así evitar infartos e ictus, sobre todo de madrugada y a primeras horas de la mañana».
- «El «Código Infarto», implantado en todas las Comunidades Autónomas de España, sistema de alerta y tratamiento que debería instaurarse en cualquier país del mundo, coordina todos los servicios médicos necesarios para salvar la vida de una persona que ha sufrido un accidente cardiovascular: l@s profesionales de las Urgencias extrahospitalarias diagnostican precozmente el accidente cardiovascular y activan los diferentes servicios del centro médico más cercano que disponga de Laboratorio de Hemodinámica. L@s cardiólog@s intervencionistas estarán esperando al paciente para abrir de nuevo su arteria y devolverle la luz al corazón. Es el tratamiento más efectivo del infarto agudo de miocardio (IAM), que logra salvar hasta un 20% más de vidas; un gran avance cardiovascular para reducir la mortalidad en los países más desarrollados económicamente».
- No podemos olvidarnos, a pesar de las cifras tan bajas de mortalidad (1%-3%) de niñas y niños que nacen con una cardiopatía congénita, que cada Sistema Nacional de Salud debe proseguir e insistir en la concentración de estos bebés en hospitales de referencia, donde la complejidad de cada caso se une a la experiencia de los equipos multidisciplinares, tanto en el diagnóstico como en el tratamiento de estas patologías. Afortunadamente, contamos con Facebook, Twitter, YouTube y otras muchas redes sociales para concienciar, ser solidarios y transmitir valores, empatía, hacia los recién nacidos que vienen a la vida con un problema cardiológico o cualquier otra enfermedad rara».






Debe estar conectado para enviar un comentario.