«La evolución positiva del embarazo, por tanto, deberá ser constante y homogénea», subraya el jefe del Servicio de Neonatología del Hospital General Universitario Gregorio Marañón de Madrid y presidente de la Sociedad Española de Neonatología (seNeo).
«Una disminución de esa velocidad de crecimiento en distintas mediciones diagnósticas, tanto en el perímetro del cráneo como en el tamaño y peso corporal nos pueden alertar de trastornos o problemas presentes y venideros», indica el Dr. Sánchez Luna.
«Hablamos de riesgos heterogéneos para la salud fetal, asociados a su propio desarrollo o vinculados a enfermedades maternas a través del intercambio de nutrientes en la placenta o de las infecciones habidas y por haber antes o durante el embarazo, incluso mientras acontece el parto», detalla.
Esta situación cambiará después del nacimiento, básicamente por el inicio de la respiración espontánea, que condiciona la aireación pulmonar, y por la finalización del soporte nutricional y hemodinámico que aporta el cordón umbilical materno a través de la placenta, un entorno líquido y térmicamente estable.

Antropometría osbstétrica y neonatológica: las medidas saludables del futuro bebé
«Es clave saber que todo el desarrollo fetal está ocurriendo de una manera adecuada. Con este fin, nuestr@s compañer@s obstetras realizarán un seguimiento exhaustivo ecográfico, periódico y sistemático de todos los órganos del bebé», comenta.
Por regla general, se practica una ecografía en el primer trimestre (6-10 semanas); otra al principio del segundo; una tercera entre la 20 y la 22 semanas, la más trascendente de toda la gestación, donde se descartan anomalías estructurales; y una última ecografía en el último trimestre (30-34 semanas).
«Entre otros datos, se realiza una medición meticulosa del feto (biometría) para demostrar su salud, que en el momento del nacimiento vamos a verificar los neonatólogos», apunta el Dr. Manuel Sánchez Luna.

Los objetivos serán determinar la edad gestacional, el crecimiento fetal y descartar o diagnosticar malformaciones, trastornos o problemas. A modo de resumen:
- Desarrollo del saco gestacional, que crece alrededor de un milímetro cada día.
- Longitud céfalo-nalgas (LCN), de coronilla a coxis.
- Cefalometría (anteroposteriores, transversales, verticales y angulares para evaluar el crecimiento).
- Perímetro cefálico (anchura máxima de la cabeza).
- Circunferencia cefálica.
- Cerebelo y cisterna magna (abertura entre el cerebelo y el hueso occipital).
- Perímetro torácico y abdominometría.
- Biometría esquelética (fémur, húmero, cúbito, radio, tibia y peroné).
En este mismo sentido, se podrá estudiar la frecuencia cardíaca, el perfil biofísico (movimientos fetales, tono muscular y volumen del líquido amniótico).
Con la técnica Doppler se medirán las resistencias vasculares de vasos implicados en el desarrollo fetal (arterias uterinas maternas, arteria umbilical o las arterias y venas fetales, como la arteria cerebral media).
Una que vez que nace la niña o el niño, analizados todos los datos previos, las medidas neonatales se comparan con los estándares antropométricos para determinar tanto el tiempo de la gestación como la salud o la posible enfermedad durante el desarrollo fetal.
Las medidas del recién nacido a término se establecen en una horquilla patrón que va desde un peso de entre 2.500 y 4.000 gramos, a una longitud de 48 a 53 centímetros y un perímetro craneal de 32-36 centímetros.
«Estas medidas siempre se deberán analizar en relación con la edad gestacional del recién nacido, por lo que la mayoría de los bebés se situarán dentro de los percentiles de la normalidad», recalca el neonatólogo.
«Aún así, un peso excesivamente bajo o excesivamente alto, a priori, nos pueden estar mostrando una serie de trastornos relacionados con el desarrollo fetal», expone.
Estas dos desviaciones del crecimiento fetal se refieren al crecimiento intrauterino retardado o restringido (CIR), un niñ@ con bajo peso, y al feto macrosomático, un niñ@ mucho más grande que el promedio.
Un CIR suele estar relacionado con las complicaciones del embarazo, como la hipertensión arterial, la diabetes mellitus, las cardiopatías, las enfermedades vasculares y, además, tiende a evolucionar de forma desfavorable.
También sucede en los casos en los que la placenta es insuficiente (procura menos oxígeno y nutrientes).
Se establece, por tanto, que existe un crecimiento no simétrico cuando el desarrollo de la cabeza es desigual o desproporcionado en relación al tamaño corporal y peso del bebé.
Cuando todos los datos de crecimiento están disminuidos hablamos de una restricción en el crecimiento del bebé de forma simétrica, homogénea… Una realidad que nos alerta de la presencia de problemas más serios.
En otras ocasiones, las más numerosas, simplemente reflejaremos una reducción en el tamaño global del bebé en cuanto al peso, pero no del crecimiento corporal o del desarrollo cerebral.
Cabe destacar que este tipo de complicaciones se minimizan con el paso del tiempo y los recién nacidos se recuperan satisfactoriamente.
«Evidentemente, los datos antropométricos de un bebé prematuro son diferentes a los que hubiera registrado naciendo a término», destaca el galeno madrileño.
En conclusión, para nosotros los neonatólogos es muy importante la información que nos transmiten los estudios antropométricos del recién nacido y, por supuesto, el análisis de cómo ha sido ese crecimiento durante toda la gestación maternal.
Estos datos nos dirán si el bebé ha crecido correctamente de forma global o de forma limitada por un problema o enfermedad tanto de la madre como de la placenta o del propio del recién nacido.
En el reconocimiento global nos interesará muchísimo observar el tono muscular, la respuesta a los estímulos sensoriales, la tonalidad del color de su piel o el tipo de contacto que establece con la profesional que le explora y atiende.
Asimismo, cómo controla la temperatura el propio bebé, cómo se accionan sus reflejos arcaicos, propios del ser humano, como agarrarse al pezón de su madre, su comportamiento frente a estímulos dolorosos, el tipo de llanto y cómo se consuela, entre otros muchos.
Exploración física del recién nacido
«Sólo con observar el nacimiento de un bebé, su tono de piel, si llora o no llora o cómo se mueve, l@s neonatólog@s reconoceremos muchas veces su estado de salud; pero será la exploración detallada de todo su cuerpo lo que confirme su vitalidad presente y futura», afirma el Dr. Manuel Sánchez Luna.
«Y no debemos examinar al bebé nada más nacer. Siempre que se pueda lo dejaremos en posición de contacto piel con piel con su madre durante cierto tiempo (al menos 50 minutos), que puede ser más o menos prolongado en función de la salud de ambos», apunta.
«Una vez que la situación posparto se ha estabilizado, procederemos a una exploración exhaustiva del recién nacido, que suele ser tranquila y en un ambiente sosegado, con un buen control de la temperatura ambiente, para que el bebé exponga cualquier signo de alteración», explica.
Esta exploración está reglada y debe de durar muy poco tiempo, ya que que los bebés recién nacidos se agotan enseguida si se prolonga este tipo de examen.
«Normalmente, en dos o tres minutos deberemos ser capaces de hacer una exploración progresiva de la situación clínica del bebé«, determina el Dr. Sánchez Luna.
Aspecto general y signos vitales del bebé nada más nacer
«Es importantísimo recordar que los neonatólog@s vamos a ser los primeros sanitarios que entraremos en contacto con un recién nacido, con un ser humano. Por lo tanto, debemos explorarle de forma general y detectar anomalías groseras o situaciones de mala salud inmediatamente», subraya.
Empezaremos mirando su actitud, valorando si está tranquilo o irritable, y si se consuela.
Luego nos fijaremos en la coloración de su piel y en sus movimientos espontáneos (postura en flexión de las cuatro extremidades). Además, si reacciona a estímulos táctiles, acústicos y luminosos.
Se descartará algún tipo de traumatismo y asimetrías del cráneo si hubo dificultades al atravesar el bebé el canal de parto.
«También, detectaremos defectos congénitos mayores, valoraremos su estado de nutrición, si tiene o no dificultad para respirar o si tiene algún movimiento asimétrico, que siempre será un signo de preocupación», indica.
La temperatura axilar del bebé deberá ser de 36,5-37,5 ºC y su frecuencia cardíaca normalizada de 120-160 latidos por minuto. Respirará de 40 a 60 veces cada minuto y su tensión arterial, si nació a término, de 40-60 mmHg.
Explorar cada centímetro del cuerpecito del bebé
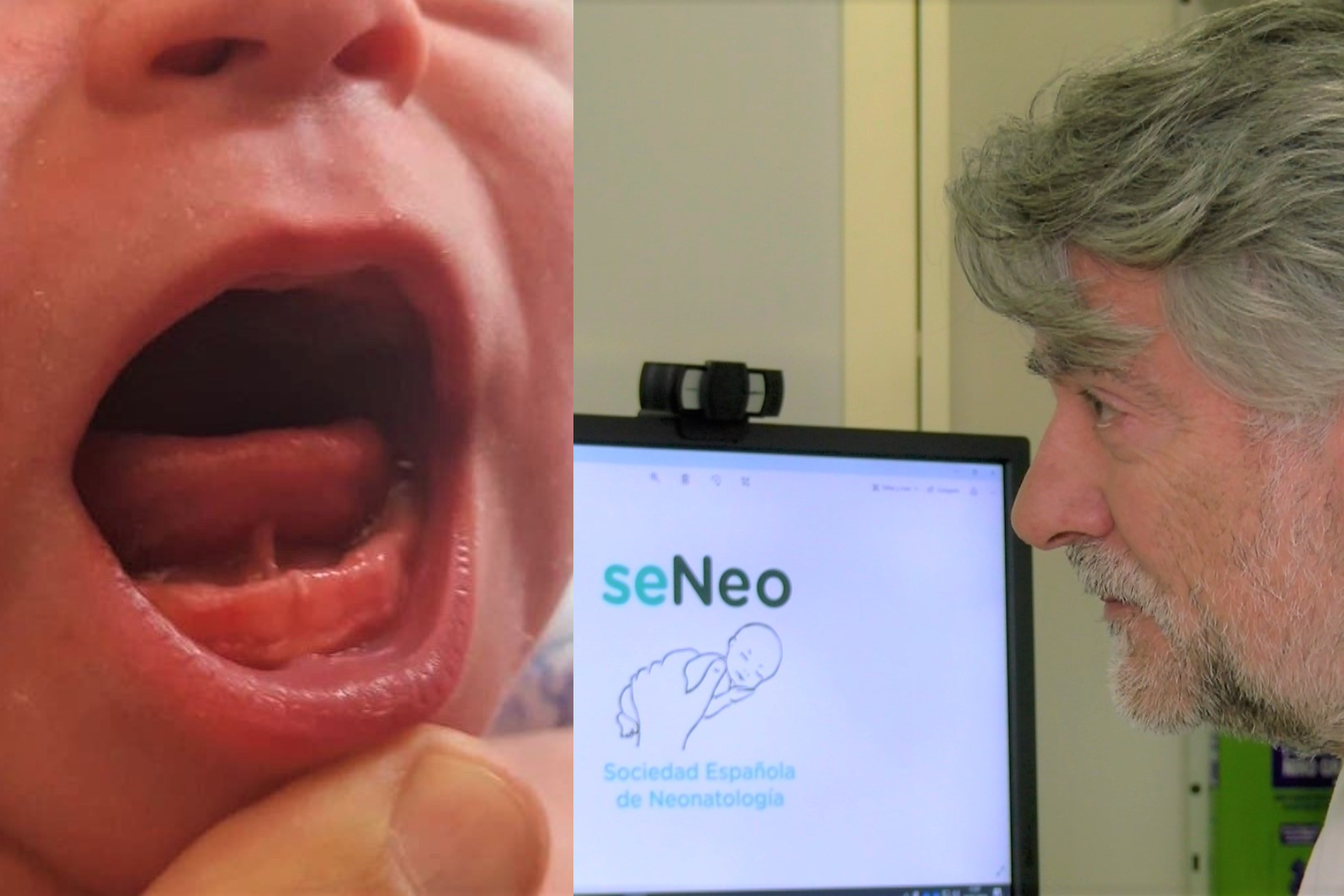
«Empezamos por observar su carita, miramos la expresión de los ojos, que sean normales (tamaño, forma, movilidad, distancia ente ambos globos oculares, transparencia), orejas y conducto auditivo, nariz (descartando luxación del tabique nasal), boca, labio, lengua y paladar, incluso dientes», describe.
«En la cabeza, la presencia o no de fontanelas (partes blandas del cráneo donde todavía no se han unido los huesos), muy llamativas para lo padres y fundamentales para el desarrollo cerebrocraneal», aclara el neonatólogo.
En el cuello se descartan la tortícolis congénita, el higroma quístico (protuberancia), el bocio (aumento de la glándula tiroides) o el quiste tirogloso (quiste acuoso), por ejemplo.
En el tronco se observan los huesos, las articulaciones, los hombros, las clavículas, las costillas, las mamilas o la espalda; pero también se buscan signos de dificultad respiratoria y se auscultará el ritmo cardíaco.
«Confirmamos que el corazón está en su sitio, en el lado izquierdo, y que entra aire regularmente en los dos pulmones», detalla el Dr. Sánchez Luna.
A la vez, se escrutan posibles anomalías en el cordón umbilical, diástasis abdominales (alteraciones de los músculos rectos) o masas abdominales.
Se valoran los pulsos femorales, cuya ausencia o debilidad en comparación con el pulso braquial podrían indicar obstrucción aórtica, y se analiza la movilidad y alineación de la columna vertebral.
En las caderas se descarta la displasia mediante las maniobras de Ortolani y de Barlow.
«La displasia de cadera se diagnostica más en ciertos grupos familiares o cuando el bebé viene de nalgas, posición forzada de las piernas que quizá haya provocado que el emplazamiento de la cabeza del fémur no se haya desarrollado correctamente», puntualiza.
Durante la exploración se descarta alguna posible luxación de las caderas antes del nacimiento o que las caderas sean demasiado laxas, situación que podría condicionar el crecimiento y evolución del bebé.
En manos y pies interesan las irregularidades en los dedos, como braquidactilia (dedos cortos) o aracnodactilia (dedos largos, delgados y curvados).
En las piernas se descartan luxaciones congénitas de la rodilla y anomalías del pie (equino varo -pie torcido-, astrágalo vertical -pie en mecedora-, talo valgo y metatarso varo -estos dos últimos no genéticos y de buen pronóstico-).
En el análisis de los genitales masculinos, la fimosis es fisiológica en el pene, se descartan hipospadias (abertura de la uretra no está en el centro del glande) y se mide el tamaño peneano, siendo un micropene si es inferior a 2,5 centímetros. El escroto aumentado desaparece espontáneamente pasados unos meses.
En los femeninos, será normal la presencia de flujo vaginal en lo primeros días de vida; los labios mayores deben cubrir los labios menores y la hipertrofia del clítoris nos hará sospechar de un exceso de hormonas masculinas (andrógenos).
El ano debe estar bien situado y ser permeable. Cabe recordar que la primera deposición acontece antes de las 48 horas de vida.
«En algunas ocasiones, el bebé puede sufrir una atresia (nacer sin ano) que hace que este niño no pueda tener un tránsito intestinal normal», expone el neonatólogo madrileño.

¿Doctor, y por qué es tan importante explorar toda la piel del bebé recién nacido?
«La piel es la parte más extensa del cuerpo del niño y muchas veces nos aportará información acerca de enfermedades congénitas, trastornos del neurodesarrollo y también la posibilidad de algún problema en la formación de la espina lumbar o de otras zonas corporales», enmarca.
«La presencia de manchas en la piel, manchas grandes, manchas de diferentes colores, angiomas (tumor benigno) o manchas en diferentes localizaciones generan preocupación en las familias; pero muchas de estas manchas son inocentes; a otras, en cambio, les dedicaremos una atención especial», señala.
El exantema toxoalérgico se inicia a las 24-48 horas de vida y desaparecerá en una semana o diez días; el acné neonatal desaparece en pocas semanas; las manchas de color salmón suelen desaparecer en el primer año.
También se describen: vérnix caseosa (sustancia blanquecina grasa en la superficie cutánea); lanugo ( vello fino con predominio en hombro y espalda); melanosis postulosa; milia (quistes llenos de queratina); y ampollas de succión (causadas por la succión intensa del feto).
Además, cutis marmorata fisiológico (coloración semejante al veteado marmóreo); manchas en vino de Oporto (máculas de color rojizo); manchas mongólicas (máculas de color azulado o grisáceo que desaparecen en los primeros años de vida).
Asimismo, máscara equimótica facial (petequias secundarias a un parto traumático) y nevus melanocíticos congénitos (máculas o pápulas en diferentes tonos de color pardo o negruzco).
A las familias les preocupa muchísimo el colorcito de la piel, por ejemplo, si el bebé está azulado o amarillento
«Los bebés antes de nacer tienen una menor concentración de oxígeno en su hemoglobina, por lo que su tonalidad de piel al nacer es más azulada; es algo normal, ya que han estado recibiendo el oxígeno a través de la placenta», dice.
«Sin embargo, esta tonalidad de color cambiará desde el mismo momento en el que empiezan a respirar el aire después del nacimiento: su piel se torna sonrosada progresivamente, en algunos minutos», completa.
En los primeros días puede persistir la acrocianosis (color azulado sólo de manos y pies por desarrollo incompleto de los capilares).
La ictericia, decoloración amarillenta de la piel y la parte blanca de los ojos debida al exceso de bilirrubina en la sangre, que aparece en las primeras 24 horas o posteriormente, más aún en los bebés prematuros, se tiene que investigar a fondo.
En este mismo sentido, nos fijaremos en el color pálido al nacer puede indicar anemia o shock y en el aspecto pletórico policitemia, anomalía de la sangre, más espesa por el exceso de glóbulos rojos.
«Siempre son signos de preocupación para nosotr@s», asevera.

¿Y todavía se sigue observando algún problema relacionado con la columna y los brazos, la parálisis braquial?
«En ocasiones, es inevitable que se produzca alguna dificultad durante la expulsión del bebé por el canal de parto, como una complicación por falta espacio. Puede haber entonces un compromiso de los huesos de las clavículas, de las propias extremidades superiores o de la cabecita», plantea.
Pero también puede haber una lesión en los nervios periféricos del plexo braquial, los que llevan la información a los músculos de los brazos, afectado también a manos y dedos.
Habrá que valorar esa parálisis braquial dependiendo del nivel donde se produzca la lesión: superior cuando la lesión se produce en las cervicales C5 y C6 (síndrome de Duchenne-Erb) e inferior cuando sucede en la C7 y C8 (síndrome de Klumpke).
A veces, se produce una parálisis total, dando lugar a una extremidad superior flácida e insensible.
«Este tipo de lesiones, que alguna puede tener una importancia relativa, necesitan un seguimiento en centros especializados», apunta.
Dr. Manuel Sánchez Luna, ¿los neonatól@s se fijan hasta en los piececitos?
«Evidentemente. Tenemos que mirar absolutamente todo su cuerpo porque será la primera vez en la que un médico atenderá específicamente al recién nacido. No puede quedar nada sin analizar», recalca.
«Pero insisto, la exploración, que incluye desde el pelo a la piel pasando por el corazón, todo, ha de realizarse por personas con la suficiente experiencia para llevarla a cabo en un tiempo récord, en dos a tres minutos, para que el recién nacido no se agote», concluye.
El embrión, el feto y el bebé recién nacido son como un manantial de información que l@s médic@s y enfermer@s debemos interpretar correctamente para guiarles con sabiduría hacia un futuro libre de obstáculos insalvables.
Dr. Manuel Sánchez Luna, jefe del Servicio de Neonatología del Hospital General Universitario Gregorio Marañón y presidente de la Sociedad Española de Neonatología (seNeo).





Debe estar conectado para enviar un comentario.